Перелом верхней челюсти — это травма лица с нарушенной целостностью костной ткани. Наблюдается при сильном механическом воздействии. Причинами подобного явления может послужить удар в область лица либо сильное падение.
В области травматологии чаще диагностируется перелом отростка сустава, немного реже перелом угла нижней челюсти. Бывают открытые и закрытые переломы. Симптомы подобных поражений ярко выражены: пострадавший не в состоянии нормально открывать рот из-за сильных болей, усложняется речь, нередко наблюдается деформация лица. Клиническая картина может изменяться в зависимости от месторасположения перелома и его характера.
При нарушении костной структуры наблюдаются серьезные отклонения, которые приводят к дезорганизации функций в лицевой области и органов, расположенных в этой зоне.
При нарушении целостности костной ткани челюсть не способна функционировать как опора и возникает большая вероятность возникновения серьезных осложнений, поскольку всегда происходит совместное поражение сосудов и нервов, а также не исключено повторное травмирование обломками кости.
Чаще всего линия разлома проходит в более тонких участках челюсти, а также в местах, где проходят сосуды и нервы посредством отверстий либо каналов.
Что представляет собой перелом верхней челюсти
Возникновение перелома может наблюдаться при мощном механическом действии, полученном при падении, в драке, при сильном сдавливании и прочих факторов подобного рода. При этом не исключено смещение отломанного элемента.
Если причиной послужило сильное сжатие между какими-то твердыми поверхностями, то наблюдается смещение костной структуры носа и скул, а также разрыв лицевых мышц и мягких тканей.
Иногда возникают ситуации, когда обломки челюсти отходят в противоположные стороны. Также могут наблюдаться нарушения в придаточных пазухах – в таком случае формируется скопление воздушных пузырьков в клетчатке под тканями кожного покрова (подкожная эмфизема).
Классификация
На сегодняшний день выделено несколько классификаций верхнечелюстных переломов.
По характеру повреждения:
- Полный перелом.
- Незавершенный (вдавливание участка кости, трещина, откол).
В зависимости от этиологии:
- Травматические переломы – возникшие по причине сильного механического воздействия на лицевую область. Они же подразделяются на: огнестрельные, неогнестрельные.
- Атипичные (патологические) – происходят при сопутствующих заболеваниях костной структуры (туберкулез, сифилис, остеомиелит и прочие).
В зависимости от целостности окружающих тканей:
- Закрытые.
- Открытые.
По механизму повреждения:
- Прямые переломы – происходят непосредственно в зоне механического воздействия.
- Непрямые – образуются в отдаленной зоне.
Чем грозит перелом нижней челюсти
Также классифицируются по виду, такие переломы различаются между собой по направленности смещения:
- Смещение назад – то есть согласно линии движения воздействующего механического фактора.
- Смещение вниз – наблюдается как результат воздействия собственной силы тяжести, при этом процесс распределения неравномерный, поскольку задние отделы способны смещаться больше, чем передние, это объясняется притяжением крыловидной мышцы.
На направление смещения обломков влияет линия разлома: прямая, поперечная, зигзагоподобная, косая, оскольчатая и так далее.
Назначение лечения и восстановительный период существенно отличаются между собой.
Верхняя челюсть – это парная кость, поэтому нередко наблюдается сагиттальный перелом (разлом одной из костей).
Классификация Лефора
Данная классификация была предложена ученым Лефором в 1901 году, именно она является наиболее удобной и используется чаще всего. Он предложил выделить следующие виды переломов:
- Лефор 1-ый (верхний) – представляется поперечным разломом, черта которого проходит по горизонтали, при этом происходит разлом дна носа и гайморовой пазухи. При двустороннем поражении наблюдается раскол перегородки носа, очень часто присутствуют признаки патологий нервной системы.
- Лефор 2-ой (средний) – граница разлома пересекает костную структуру носа и внутреннюю полость глазницы, также при этом наблюдается вертикальный перелом перегородки. Возникают чаще всего при сильнейшем ударе в лицевую зону в тот момент, когда зубы сомкнуты.
- Лефор 3-ий (нижний) – при подобном повреждении происходит отделение челюстной кости и скул от самого черепного основания. Данный вид считается более неблагоприятным и опасным. Нередко при этом диагностируется сотрясение мозга, сильный ушиб либо его деформация за счет передавливания.
Также встречаются случаи со смешанными переломами (одновременное присутствие Лефора 1-го и 2-го).
Особенности строения верхней челюсти
Верхняя челюсть находится в верхней передней части лицевого участка черепа. В ней обнаруживается верхнечелюстная пазуха, поэтому ее относят к категории воздухоносных костей. Кость имеет 5 элементов: тело и четыре отростка.
Тело представлено поверхностями нескольких типов:
- подвисочная (участвует в образовании бугра верхней челюсти, содержит 2-3 альвеолярных отверстия, ведущие к каналам с нервами задних верхних моляров) (см. также: строение верхней челюсти человека и ее отличия от нижней),
- глазничная (имеет гладкие стенки в форме треугольника, образует глазницу),
- носовая (самая сложная часть тела верхней челюсти, представляет собой комбинацию множества элементов и отверстий: верхнечелюстную расщелину и пазуху, шов с небной костью, небную и слезную борозды, лобный и слезный отростки, носослезный канал, раковинный гребень и нижнюю носовую раковину),
- передняя (содержит подглазничное отверстие и клыковую ямку).
Отростки верхней челюсти:
- альвеолярный (участвует в формировании зубов),
- лобный (имеет две стенки — носовую и лицевую),
- скуловой (начинается от верхнего наружного угла тела),
- небный (горизонтальная пластина, которая является перегородкой между носовой и ротовой полостью).
Особенности верхней челюсти:
- она весьма прочна, поэтому отлично противостоит физическим воздействиям извне,
- в большинстве случаев переломы на ней являются открытыми,
- перелом появляется из-за механического сдвига.
Причины
Для возникновения перелома верхней челюсти необходимо приложить существенно большие усилия, чем для нижней. Главные причины, которые приводят к подобному повреждению подразделяются на травматические и патологические.
Травматические причины:
- Мощный удар тяжелым твердым предметом либо кастетом.
- Дорожно-транспортное происшествие.
- Травма на производстве.
- Огнестрельное ранение, при этом травма может осложняться появлением осколков.
- Драка, боевые виды спорта.
- Падение с высоты.
- Падение тяжелого предмета на область лица.
- Неправильное удаление одного или нескольких зубов.
Все о переломе корня зуба
Патологические причины вызваны развитием заболеваний, которые способствуют истончению костной структуры:
- Злокачественные и доброкачественные опухоли.
- Киста.
- Использование некоторых медикаментов.
- Остеомиелит челюсти.
- Генетические заболевания.
- Туберкулез.
- Нарушения обмена веществ.
- Дефицит минералов и витаминов в организме.
- Недостаточное употребление пищи.
- Инфекционные патологии.
В зависимости от этиологии заболевания назначаются различные терапевтические меры.
Переломы костей лицевого скелета
Переломы костей лицевого скелета составляют от 5-6% до 7-9% травматических повреждений скелета. На переломы нижней челюсти приходится до 65-85% от общего числа травм тканей лица; верхняя челюсть – 4-6%; скуловые кости и кости носа – соответственно 7-9% и 4-7%.
Переломы костей, возникшие в результате действия силы на неповрежденную кость, относятся к травматическим, а переломы, возникшие в результате действия силы на измененную патологическим процессом (опухоль, киста, остеомиелит) кость, относятся к патологическим.
Переломы без нарушения целостности кожных покровов и слизистых оболочек рассматриваются как закрытые. Переломы, которые сопровождаются нарушением целостности этих тканей – открытые и первично-инфицированные.
Перелом, возникающий на месте приложения силы, — прямой; на противоположной стороне (что больше относится к переломам нижней челюсти) – отраженный.
В зависимости от силы, направления и места приложения удара возникают одиночные,двойные, чаще двусторонние, иногда множественные переломы.
Смещение отломков зависит от:
-силы тяги жевательных мышц;
-локализации перелома и количества отломков;
-силы и направления удара; -массы (тяжести) отломка.
Диагностика перелома НЧ и основные, патогномоничные симптомы:
1.Определение патологической подвижности отломков.
2.Смещение отломков, приводящее к нарушению прикуса.
3.Крепитация отломков при их смещении пальцами.
4.Симптом нагрузки по оси или симптом непрямой болезненности – возникновение боли в области перелома при надавливании или постукивании по челюсти в стороне от подозрительного на перелом участка.
Рентгенограммы нижней челюсти больных с переломом мыщелкового отростка:
В отличие от единственной непарной и подвижной нижней челюсти, все остальные кости лицевого скелета, формирующие среднюю зону лица, — парные и неподвижные.
Учитывая сложность средней зоны лица, в настоящее время используют следующую классификацию переломов верхнечелюстных костей:
♦ перелом по нижнему типу (субназальный) – Ле Фор I
♦ перелом по среднему типу (суборбитальный) – Ле Фор II
♦ перелом по верхнему типу (суббазальный) – Ле Фор III
Переломы в большинстве своем также открытые и первично-инфицированные. При переломах этой локализации возможны менингиальные симптомы, потеря, замутнение сознания, тошнота, рвота, нарушение зрения, эмфизема тканей лица при повреждении придаточных пазух, истечение ликвора. Рентгенологическая диагностика затруднена, поэтому преимущественно использовать КТ и другие методы исследования.
Первый тип перелома верхней челюсти (субназальный):
Второй тип перелома верхней челюсти (суборбитальный):
Третий тип перелома верхней челюсти (суббазальный):
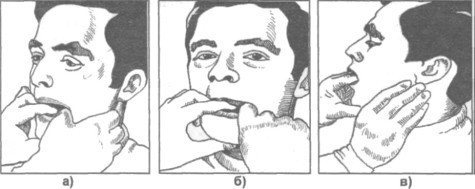
Определение подвижности отломков верхней челюсти при ее переломе:
Захватывают пальцами одной руки верхние зубы и осторожно перемещают челюсть в передне -заднем направлении.
Скуловая кость, состоящая из тела и дуги, соединяет кости лицевого и мозгового (височные) черепа в единое целое. По типу перелома описаны открытые и закрытые (без нарушения костных стенок пазухи), оскольчатые переломы. По локализации возможны переломы тела скуловой кости, часто сочетающиеся с повреждением стенок пазухи, нижнеглазничного нерва, глазного яблока, и переломы скуловой дуги в ее средней трети, сопровождающиеся болями в области височной мышцы и ограничением движений нижней челюсти. Характерным симптомом перелома скуловой кости является западение в области тела и дуги, возникновение болезненной острой «ступеньки» по нижнеглазничному краю, нарушение чувствительности в зоне иннервации нижнеглазничного нерва. «Звук треснувшего горошка» — при перкуссии зубов в зоне перелома (Е.И. Малевич).
Внешний вид больного с переломом левой скуловой кости:
Рентгенограммма больного с переломом скуловой кости справа:
Вправление скуловой дуги при помощи однозубого крючка с поперечно расположенной ручкой (крючком Лимберга):
Лечение переломов костей по травматологическим канонам складывается из двух этапов:
♦ транспортная иммобилизация отломков с введением обезболивающих средст для предупреждения вторичного смещения отломков, снятия болевого синдрома, предупреждения развития шока
♦ специализированная помощь в условиях стационара, которая предусматривает целый ряд мероприятий по лечению больного.
Для транспортной иммобилизации используют как стандартные средства: шина-праща Энтина, праща Померанцевой-Урбанской, лигатурное связывание зубов, различные шины-ложки, так и подручные – бинтовые подбородочно-теменные повязки, дощечки, карандаши, шпатели. Непосредственное лечение – включает в себя ряд обязательных, необходимых действий по лечению собственно перелома и лечебных мероприятий, определяемых индивидуальными особенностями пострадавшего, объемом, характером травмы, сопутствующими повреждениями и возможными осложнениями.
Необходимыми компонентами лечения любой поврежденной кости является последовательное выполнение, с использованием соответствующих видов обезболивания, следующих манипуляций:
♦ Репозиция отломков, которая может быть ручной, инструментальной, одномоментной, длительной, кровавой.
♦ Фиксация отломков, которая может осуществляться ортопедическими (консервативными) методами с использованием различных шин; хирургическими вмешательствами в виде остеосинтеза, когда отломки соединяются между собой различными накостными, внутри- и чрескостными фиксирующими устройствами из вне- и внутриротового доступа.
♦ Иммобилизация нижней челюсти, т.е. обеспечение покоя челюсти, выключения ее движений.
При лечении переломов верхнечелюстных и скуловых костей соблюдают те же принципы с использованием в первом случае ортопедохирургической методики. При переломах скуловых костей производят кровавую репозицию фрагментов с закреплением их различными методами.
Параллельно с выполнением необходимых действий по лечению перелома кости решают проблему лечения больного с переломом, а именно:
♦ Создание оптимальных условий для течения процесса репаративногоостеогенеза. При этом стоит учитывать возраст, пол больного, стадийность процесса костеобразования, темпы и качество которого зависят от срока, прошедшего после травмы, наличия сопутствующих заболеваний, вида и качества репозиции и фиксации, медико-географических условий и т.д.
♦ Профилактика осложнений воспалительного характера и их лечение. Для предупреждения развития осложнений необходимо в каждом конкретном случае определять объем терапии, решать вопрос о судьбе зуба в щели перелома и т.п.
♦ Мероприятия, направленные на восстановление функции поврежденной кости, восстановления жевания.
Симптомы
Перелом чаще можно определить по внешним показателям, а после прохождения рентгенографии и по внутренним, по снимку определяется вид перелома. Наиболее характерным симптомом является боль, которая возникает при повреждении надкостницы, поскольку именно в ней находится огромное количество нервов (при повреждении самих нервных волокон симптом более интенсивный).
По каким симптомам можно распознать вывих челюсти
Для такой патологии характерны следующие признаки:
- Нарушение прикуса.
- Выход крови из носа и рта (особенно характерен для Лефора 3-го). При открытых переломах выход крови осуществляется через поврежденную кожу. Это говорит о разрыве и повреждении кровеносных сосудов. При закрытых переломах кровь может скапливаться и образовывать сгустки внутри ткани.
- Образование гематом («синдром очков»).
- Головная боль, головокружение.
- Общее недомогание, рвота, тошнота.
- Отечность, покраснение кожи.
- Западание языка.
- Сильная боль при закрытии либо открытии челюсти.
- Усиленная работа слюнных желез.
- Нарушение формы лица (удлинение либо сплочение). Изменение рельефности костей можно определить на глаз, а также при прощупывании, но делать это надо очень осторожно.
- Смещение зубов, часто между ними образовываются просветы.
- Усложнение жевания и глотания.
- Ухудшение дыхания.
- Затруднение речи.
Как предотвратить развитие смещения зуба
При наличии «вдавленных» травм диагностические меры усложняются для определения линии перелома, в этом случае нужно обратить внимание на наличие следующих признаков:
- Нарушение прикуса.
- «Ступенчатый» синдром – определяется при проведении пальпации скул и глазниц.
- Зрительная растяжимость либо сжатость костей.
- Сплочение срединной трети лица.
- Резкая боль при пальпации определенных лицевых зон.
Более сложные переломы сопровождаются сильным слезотечением, а также выделением цереброспинальной жидкости из ушных раковин и носа. Подобное явление возникает при повреждении твердой оболочки мозга.
Нередко наблюдается поражение подглазничных нервных волокон, а иногда понижается зубная электровозбудимость (свойство нервной ткани возбуждаться под воздействием электрического тока).
Общие симптомы и различия
- кровотечение изо рта и носа;
- тошноту с позывами к рвоте – по причине наличия чужеродного объекта в регионе инициации рвотного рефлекса и перемещения в ту же область мягкого неба;
- затрудненность дыхания носом.
А еще присутствуют расстройства сенсорики и моторики органов чувств из-за сотрясении мозга, перелома его основания и вследствие травм структур орбит и основных смежных полостей черепа.
Клиника каждой версии имеет различия.
Верхнечелюстной отломок способен сместиться либо назад, либо вниз, либо в обоих направлениях, тыльные части его тяготеют книзу сильнее передних.
Степень высоты переломной черты, максимум массы и объема выломанного из черепа челюстно-костного фрагмента – все это повышает степень серьезности состояния больного и вероятность наиболее тяжелых осложнений.
Вариант Ле Фор I — верхний
В вариции ле Фор I выкалывающийся блок самый крупный, а щель перелома – наиболее длинная, с практически полным выкалыванием лица из черепа.
Блок включает основные массивы всех соседних костей, а черта излома идет по задним и боковым стенкам орбит, раскалывая их на верхние и нижние полувпадины по естественным глазничным щелям. Латеральная граница перелома рассекает скуловой отросток височной кости, большее крыло клиновидной, медиальная – раскалывает решетчатую кость и уничтожает носовую перегородку.
В означенном случае всегда возникает перелом основания черепа, о чём свидетельствует истечение ликвора из ушей и носовых ходов, врач также видит его стекание в глотку.
Участвующий в осмотре невропатолог подтвердит диагноз наличием симптомов, указывающих на травмы черепномозговых нервов. Расстройство функции зрительных нервов приводит к выпадению полей зрения, наступает понижение его остроты.
При выходе из строя других пар черепных нервов страдает моторика и сенсорика органа зрения: глаза не открываются полностью, возникают расходящийся либо сходящийся стробизм и удвоение объектов зрения, расстраивается чувствительность в зоне верхнего века, обоих углов глаз.
Помимо резкой болезненности при раскрывании рта с нереальностью полноценного смыкания зубов пострадавшего беспокоят затруднение глотания с поперхиванием, тошнотой, позывами к рвоте, чувством присутствия в глотке чужеродного объекта – ввиду смещения мягкого неба.
Внешний облик пострадавшего – это массивный отек всей центральной области лица с переходом на височную зону, «очковый симптом» по причине кровоизлияний в веки обоих глаз, периорбитальные ткани, конъюнктивы – вплоть до их выбухания меж сомкнутыми веками.
Изменение положения тела вследствие «плавания» отломка челюсти меняет как форму лица, так и его высоту.
Если в позе горизонтальной лицо уплощенное, с нарушением взаиморасположения верхних и нижних зубов, с явлением энофтальма, с малой степенью диплопии, то в позе вертикальной оно удлиняется с уширением глазных щелей и смещением глазных яблок книзу с усилением диплопии.
Плотное смыкание зубов приводит к перемещению глазных яблок кверху с уменьшением ширины глазных щелей и снижением степени диплопии.
При исследовании ротовой полости при максимально возможном открытии рта налицо уменьшение дистанции от нижних до верхних резцов с формированием открытого прикуса, свисание мягкого неба вниз с касанием язычком-увулой корня языка; простукивание зубов даёт тупой тон.
На фото стрелками указана линия перелома верхней челюсти по Ле Фор 1 на рентгене
Пальпацией выявляется наличие костных «ступенек» на границе костей:
- лобных и верхней челюсти;
- скуловых и лобных.
Возникновение подкожной эмфиземы вызывает появление крепитации близ основания носа.
Попытка исследователя изменить положение челюсти нажатием на крючки клиновидных костей, твердое небо, дальние моляры ведет к возрастанию боли в черте перелома (положительность «нагрузочного» симптома). Поднятие твердого неба укорачивает среднюю треть лица с уменьшением ширины глазных щелей и наморщивает кожу корня носа. Перемещение альвеолярного отростка во фронтальном направлении вызывает подвижность костных структур на черте перелома.
Распадение челюсти вдоль сагиттальной оси, вследствие перелома, помимо кровоподтека в небо по или ввиду разрыва слизистой узкую рану-щель в твердом небе, ведущую в полость носа.
Рентгенодиагностика варианта Ле Фор I выявляет переломы корня носа, скуловых дуг, клиновидных костей, скулолобного соединения, уменьшение прозрачности гайморовых, клиновидных полостей; на снимке в боковой проекции видны переломные знаки на телах клиновидных костей.
О варианте Ле Фор II — среднем
Линия, очерчивающая перелом верхней челюсти по Ле Фору среднему, почти совпадает с естественными границам верхнечелюстной кости, но пролегает либо медиальнее, либо латеральнее швов с сопредельными костями.
Синонимом состояния служит термин: суборбитальный перелом, при нем чаще всего повреждаются подглазничные нервы и структуры, проходящие сквозь нижние глазничные щели.
Патология редко сопровождается ушибом или тяжелым сотрясением мозга, переломом основания черепа с явлением ликворреи.
Пациентом помимо кровотечений из носовой и ротовой полостей предъявляются жалобы на:
- двоение-диплопию;
- затруднения с глотанием;
- проблемы с дыханием как носом, так и ртом;
- а также обусловленные опусканием нёба тошноту, позывы к рвоте, наличие чужеродного тела в глотке.
Но кроме характерных для всех типов челюстных переломов симптомов данный имеет отличия в клинике:
- Вследствие защемления (отрыва) обонятельных нитей возникает снижение либо утрата обонятельной функции, деформация носослёзного канала ведет к слезотечению, а его повреждение – к кровяным выделениям из слезных точек.
- Помимо болей при сжимании зубов обширны жалобы на расстройства кожной чувствительности – одеревенение и онемение в различных зонах лица: носа, района верхней губы, подглазничных, районе нижних век.
- Характерны жалобы на «одеревенение» передних зубов, слизистых альвеолярного отростка со стороны преддверия рта.
- Лицо пострадавшего искажено массивным отеком, развитием воздушной эмфиземы, максимальной в зоне основания носа, супраорбитальных областях, излияниями крови в подглазничные, скуловые области, глазничные ткани: веки, конъюнктивы и склеры, с минимумом в верхне-наружных секторах орбит.
- Массивные гематомы и отеки век могут препятствовать осмотру глазных яблок, хемоз конъюнктив ведёт к их выбуханию даже при смыкании век; кровоизлияния в ретробульбарные пространства ведут к экзофтальму.
- При изменении позы пациента вследствие опускания отломка кзади лицо либо уплощается в позе горизонтальной, либо удлиняется в вертикальной.
- При открывании рта, объем движений которого ограничен, болезненность возрастает, вследствие нарушений прикуса контакт между собой имеют лишь моляры. Типичным являются излияния крови в преддверие рта, зону моляров и отчасти премоляров, верха крыловидно-нижнечелюстных складок, нёбных дуг, нёба, свисание нёба с касанием увулой стенки глотки либо корня языка. Перкуторный тон с зубов низкий.
- Формирование окологлоточного кровоизлияния проявляется выбуханием стенок глотки.
- Пальпация нижнего глазничного края выявляет наличие костного уступа, то же дает прощупывание фронта челюсти и ее бугра, а также скулоальвеолярного гребешка – пропальпировать же «ступень» в основании носа трудно ввиду массивного отека.
- Положительность «нагрузочного симптома» выявляется нажатием на крючки крыловидных отростков клиновидной кости, верхние большие коренные зубы. Выполнение этого действия, помимо наморщивания кожи основания носа, приводит одновременно к смещению кверху сегментов лобных отростков верхней челюсти, нижнего края глазницы и скулоальвеолярного гребешка, ощутимому при пальпации.
Рентгенограмма отмечает прохождение линии отлома челюсти близ основания носа, по нижним краям и дну орбит, по скулоальвеолярному гребешку, выявляет гемосинус гайморовых полостей.
Вариант Ле Фор III — нижний
Излом в этом варианте перелома отсекает альвеолярный отросток от тела челюсти, разрушая носовую перегородку, отламывая носовое дно с гайморовой полостью, разрывая нервные стволики в канальцах, которые участвуют в формировании верхнечелюстного сплетения, либо исходящих из него, что ведет к расстройству чувствительности в сфере обслуживаемых ими структур.
Жалобы больного при III варианте перелома верхней челюсти по леФор:
- боли в челюсти, особенно при сжимании зубов и пробе жевать пищу, с нереальностью откусывания ее передними зубами;
- потеря чувствительности всеми зубами и слизистыми десны либо слизистыми нёба;
- неправильность прикуса;
- затрудненное дыхание как носом, так и ртом;
- ощущение присутствия чужеродного объекта внутри глотки с поперхиванием и позывами к рвоте.
Осмотр выявляет:
- Изменение формы лица со сглаженностью носогубных складок за счет ограниченного его нижней третью отека, наличие гематом в ткани околоротовой области и наличия воздушной эмфиземы. Кожа лица может иметь повреждения.
- Опускание костного отломка приводит к удлинению нижней трети лица пациента, находящегося в вертикальной позе, смыкание зубов приводит к смещению костного отдела носовой перегородки кверху.
- Осмотр выявляет излияния крови в верх преддверия рта с задействованностью всего зубного ряда, часты кровоизлияния в верх крыловиднонижнечелюстной складки.
- Отмечаются нарушения прикуса, он или открытый, или прямой, на его характер влияет значительность и тип смещения отломков. Если отломок не смещен, тип прикуса остается неизменным.
- При простукивании зубы дают низкий тон. Заметно свисание нёба, увула достает до корня языка.
- Прощупывание выявляет наличие костного уступа в границах гематомы на фронтальной и подвисочной поверхностях челюсти. При варианте с незначительным смещением отломка и отсутствии разрыва надкостницы вдоль переломной черты пальпацией костный уступ не выявляется.
- Симптом нагрузки положителен. Если нажатие на крючки клиновидной кости, дальние моляры, твердое нёбо инициирует боль в переломной зоне, то симптом также положителен, даже когда пальпация не выявляет уступов в типичных зонах.
- Амплитуду подвижности отломка оценивают, аккуратно смещая альвеолярный отросток в направлении назад-вперёд – в местах прохождения перелома и пальпируемого в районе скулоальвеолярных гребешков костного уступа ощущается неестественная подвижность.
- При оценке чувствительности отмечается либо отсутствие боли, либо снижение болевого порога для всего верхнего зубного порядка, обусловленное повреждением всех луночковых веточек подглазничных нервов.
Рентгенограмма выявляет закономерную для данного случая линию перелома с двусторонней деформацией грушевидных отверстий, повреждениями скулоальвеолярных гребешков, уменьшение прозрачности гайморовых полостей ввиду наличия в них кровоизлияний.
Диагностика
Диагностика перелома в первую очередь основывается на жалобах пострадавшего (если он находится в сознании) и визуального осмотра. Далее проводится инструментальный анализ для определения возникших осложнений.
Если диагностируется патологический вид перелома, то проводятся дополнительные анализы, благодаря которым определяется локализация линии и вид повреждения, а также патология, что стала главной причиной подобного явления.
В любом случае чаще происходят травматические переломы, для полного выявления картины назначаются следующие исследования:
- Рентгенограмма – определяется вид повреждения, число обломков кости и есть ли смещение. Снимок делается в двух проекциях.
- Ортопантомография – панорамный снимок обоих рядов зубов.
- Компьютерная томография (КТ) – дает возможность наиболее точного исследования.
- Магнитно-резонансная томография (МРТ) – определяются повреждения мягких тканей.
Первая помощь
Если возникло подозрение на перелом верхней челюсти необходимо пострадавшего уложить в наиболее удобную для него позу, максимально снижающую болевой синдром, а также необходимо использовать анальгетики, причем желательно в виде инъекции, поскольку затруднено глотание и возможно большее смещение костных осколков.
Узнаем, что делать, если сломался зуб под корень
Чаще всего пострадавшего укладывают лицом вниз либо на пораженную сторону, это предупреждает возможную асфиксию. Далее проводятся следующие меры:
- Наложение стерильной повязки на открытую рану для остановки крови и предотвращения попадания инфекции. При наличии химических факторов при получении травмы (щелочные и кислотные ожоги) необходимо смыть обильным количеством воды.
- Использование противошоковых медикаментов.
- Срочный вызов скорой помощи на место происшествия.
Больной доставляется в больницу в отделение челюстно-лицевой хирургии. Дальнейшее назначение лечения должен определять врач-травматолог после определения вида и причины перелома. Терапия подразумевает под собой хирургическое вмешательство.
Лечение
Существуют несколько способов лечения, которые может назначить врач.
Остеосинтез
Обломки костной структуры фиксируются между собой металлическими элементами. Назначается в следующих случаях:
- Присутствие двух и более осколков.
- Наличие опухоли в зоне повреждения.
- Расположение границы перелома позади ряда зубов.
- При ранее проведенных операциях в области повреждения.
Выделяется несколько видов подобной операции:
- Наружный остеосинтез – введение спиц, которые фиксируются на специальном механизме, таким образом реабилитируется работоспособность верхней челюсти.
- Накостный – фиксирование пластины из металла посредством винтов и шурупов. После такой процедуры не требуется наложение гипсовой повязки.
- Чрескостный – фиксирование при помощи металлической конструкции.
Шинирование
Фиксация обломков проводится при помощи пластмассового устройства. При двустороннем переломе присоединяют специальные крючки и кольца (при одностороннем только с одной стороны).
Ношение шин назначается на срок около двух месяцев, далее проводится рентгеновский снимок. Если сращение костей в норме, то шина снимается.
Шунтирование
Используется в более серьезных ситуациях. Данный метод подразумевает крепление обломков при помощи специальных шин, у которых присутствуют сцепные петельки и межчелюстные тяги из эластичной резины (шина Тигерштедта).
Методика дает возможность дополнительно уменьшить нагрузку на кость пострадавшего.
Закрытое соединение отломков
Иногда представляется возможным соединения обломков закрытым методом, то есть, не прибегая к оперативному вмешательству, благодаря чему удается избежать дополнительных травм. Большим недостатком данной методики считается ее продолжительность.
При таком лечении на верхнюю челюсть за зубы накладываются фиксирующие шины, которые удерживают обломки.
Костный шов
Во время процедуры проводится разрез в области разлома, в обломках костей проделываются отверстия, в которые вставляется титановая проволока, с ее помощью и скрепляется структура. Ее назначение возможно только при небольшом смещении. Есть и некоторые противопоказания в проведении:
- Остеомиелит.
- Воспаление.
- Большое количество осколков.
- Огнестрельное ранение.
Способ терапии назначается исходя из отличительных черт перелома, индивидуальных особенностей челюсти и сопутствующих патологий.
Питание
При любом переломе верхней челюсти возникают проблемы с приемом пищи. Поэтому способ питания подбирается индивидуально, исходя из полученной травмы:
- Поильник – используется при отсутствии некоторых зубных единиц. В желудок через пищевод вставляется трубка, которая идет от поильника. Еда при этом должна быть измельченная и теплая. Таким способом можно пользоваться в домашних условиях.
- Зонд – практикуется только в больничных условиях на протяжении нескольких первых недель.
- Капельница – вводится внутривенно для пострадавших в бессознательном состоянии.
- Клизма – назначается также пациентам, которые находятся без сознания в том случае, если введение капельницы по каким-либо причинам не является возможным.
Для составления рациона используют:
- Мясные бульоны.
- Детское питание.
- Молочные жидкие продукты.
- Супы-пюре.
- Жидкие молочные каши.
Перелом верхней челюсти по Ле Фор I (верхний тип)
Линия перелома проходит в месте соединения лобного отростка верхней челюсти с носовой частью лобной кости в области ее решетчатой вырезки. Передний край последней соединяется с носовыми костями, а задний — с передним краем продырявленной пластинки решетчатой кости, которая принимает участие в образовании основания черепа в области его передней ямки. Задние отделы носовой части лобной кости содержат ячейки, соприкасающиеся с решетчатой костью и образующие крышу ее ячеек. Далее линия перелома проходит по внутренней стенке глазницы к месту соединения верхне- и нижнеглазничной щелей, переходит на наружную стенку глазницы, распространяясь по ней вверх и кпереди до верхненаружного ее угла. Здесь линия перелома проходит в области лобно-скулового шва или вблизи от него, затем направляется кзади и вниз по большому крылу клиновидной кости до нижней поверхности тела и верхнего отдела ее крыловидного отростка. При этом ломаются скуловой отросток височной кости, а также перегородка носа в горизонтальной плоскости (рис.3.1). При переломе по Ле Фор I верхняя челюсть и другие лицевые кости отделяются от костей мозгового черепа. В анатомических границах верхней челюсти перелом проходит лишь в области лобного отростка и, видимо, задних отделов ее глазничной поверхности. В основном он проходит по соседним костям или вдоль швов между ними: глазничной поверхности лобной кости, латеральной поверхности тела клиновидной кости, бумажной пластинке решетчатой кости, слезной кости (медиальная стенка глазницы), глазничной поверхности скуловой кости, глазничной поверхности большого крыла клиновидной кости, скуловому отростку лобной кости (латеральная стенка глазницы), крыловидным отросткам клиновидной кости. Если учесть, что глазничная поверхность лобной кости, решетчатая кость, тело клиновидной кости образуют переднюю черепную ямку, а тело и большое крыло клиновидной кости принимают участие в образовании средней черепной ямки, то становится очевидным, что перелом верхней челюсти по Ле Фор I практически неизбежно сопровождается переломом основания черепа. В связи с этим также нельзя не учитывать анатомические взаимоотношения лобной кости, указанные в начале этого раздела (рис. 3.2 — 3.4).
Этот тип перелома можно относить к перелому только верхней челюсти, видимо, условно, и термины «черепно-лицевое разъединение», «суббазальный перелом» более точно отражают его суть как перелома костей средней зоны лица. Таким образом, перелом по Ле Фор I можно рассматривать как наиболее характерные для перелома верхней челюсти по Ле Фор I, когда они не замаскированы симптомами повреждения головного мозга.При сохранении сознания и удовлетворительной ориентированности больной жалуется на кровотечение из носа, двоение в глазах при вертикальном положении тела, снижение остроты зрения, болезненное и затрудненное глотание, недостаточное открывание рта, неправильное смыкание зубов, ощущение инородного тела в горле, позывы на рвоту, поперхивание и тошноту. Это не всегда связано с травмой головного мозга, а может быть обусловлено раздражением слизистой оболочки задней стенки глотки или корня языка маленьким язычком, сместившимся кзади и вниз вместе с твердым и мягким небом.
При осмотре отмечается выраженный отек околочелюстных мягких тканей, вследствие чего лицо больного приобретает лунообразную форму. Отек преимущественно выражен в области век, корня носа, в подглазничной и височной областях. В области скуловых дуг может определяться западение тканей. Выявляется симптом очков, характеризующийся кровоизлиянием в верхнее и нижнее веко, конъюнктиву (рис.3.5). Иногда отек конъюнктивы столь значителен, что она выбухает между сомкнутыми веками в виде желтоватого полупрозрачного тела овальной формы. Причина экзофтальма — кровоизлияние в, ретробульбарную клетчатку. Однако он встречается редко, чаще наблюдается энофтальм (западение глазного яблока). При горизонтальном положении больного лицо уплощено, возможен небольшой энофтальм. После перемещения больного в вертикальное положение верхняя челюсть опускается, лицо удлиняется и энофтальм нарастает вследствие увеличения объема орбиты. Субъективно это сопровождается усилением диплопии, а объективно — смещением глазных яблок вниз и расширением глазной щели. Больной, пытаясь устранить диплопию, закрывает один глаз ладонью или подводит палец под глазное яблоко, приподнимая его. При смыкании зубов глазные яблоки перемещаются кверху, глазная щель суживается, а двоение в глазах уменьшается. Возвращение больного в горизонтальное положение сопровождается уплощением лица и изменением прикуса, уменьшением диплопии. Пальпаторно можно определить костный выступ или провал тканей между носовой частью лобной кости и лобным отростком верхней челюсти и носовыми костями, а также в зоне скулолобного шва (верхненаружного угла глазницы). Ощущается костная ступенька в области скуловых дуг. Изредка в области корня носа может определяться крепитация, вызванная воздушной эмфиземой. В случае повреждения глазничного нерва (п. ophthalmicus) снижается или исчезает болевая чувствительность кожи в области лба, верхнего века, внутреннего и наружного углов глазной щели.
При обследовании рта обращают внимание на соотношение зубных рядов. Выявляется открытый прикус вследствие контакта только моляров. Однако возможны и другие варианты взаимоотношения зубных рядов, что зависит от степени смещения отломившегося фрагмента в сторону, назад и вниз и от исходного прикуса больного (ортогнатический, прямой, прогенический, перекрестный и др.). При максимальном открывании рта расстояние между верхними и нижними резцами меньше, чем в, норме, вследствие смещения верхней челюсти вниз. Открывание рта может сопровождаться болезненностью в области верхней челюсти из-за ее опускания вниз. Мягкое небо смещено кзади и вниз, его язычок касается корня языка и задней стенки глотки. При надавливании на крючок крыловидного отростка клиновидной кости, твердое небо или последние моляры возникает болезненность по ходу предполагаемой щели перелома (положительный симптом нагрузки). Несильное и длительное (1 мин) надавливание на твердое небо вверх вызывает укорочение средней зоны лица, сужение глазных щелей и сморщивание кожи у корня носа. При захватывании альвеолярного отростка пальцами правой руки и осторожном покачивании костного фрагмента в переднезаднем направлении удается II пальцем левой руки, помещенным на места выявленных костных ступенек, определить синхронную подвижность в лобно-носовой и лобно-скуловой областях и по протяжению скуловой дуги. Если такие ступеньки не были установлены, при покачивании верхней челюсти необходимо обследовать II пальцем левой руки надпереносье, все края орбиты и скуловую дугу. Обнаружение патологической подвижности верхней челюсти является прямым доказательством ее перелома. Иногда дополнительно происходит перелом в сагиттальной плоскости, т. е. разъединение верхней челюсти на две половины. Линия перелома никогда не проходит по среднему шву, а располагается параллельно ему. У таких больных могут быть обнаружены либо кровоизлияние на твердом небе вдоль средней линии и костная ступенька, либо рваная рана слизистой оболочки твердого неба и небольшая щель между отломками латеральнее средней линии, ведущая в нос, либо широкая рана, напоминающая врожденную расщелину твердого неба, через которую видна полость носа. При перкуссии зубов верхней челюсти слышен тупой звук.При переломе верхней челюсти по верхнему типу довольно часто повреждается зрительный нерв, который проходит в зрительном канале, расположенном между телом и малыми крыльями клиновидной кости. Проявляется это снижением остроты зрения, иногда выпадением полей зрения при поражении части волокон зрительного нерва. Через верхнюю глазничную щель проходят глазодвигательный (III), блоковый (IV), отводящий нервы (VI), глазничный (ветвь тройничного нерва). В связи с этим больной может или частично открывать глаз, или совсем не открывать его; возможны расходящееся косоглазие (поражение ствола III пары), ограничение движений глазного яблока вниз и кнаружи, диплопия при взгляде под ноги (поражение IV пары), сходящееся косоглазие и двоение в горизонтальной плоскости (поражение VI пары), нарушение болевой чувствительности кожи в области верхнего века, наружного и внутреннего угла глазной щели, кожи лба (поражение глазничного нерва). При обследовании больных с переломом верхней челюсти по Ле Фор I необходимо участие невропатолога и нейрохирурга. В клинической практике имеются наблюдения, когда верхняя челюсть выламывается единым блоком с лобной костью (Billet, Vigneul, M.Б.Швырков). В этом случае линия перелома проходит не в месте соединения лобного отростка верхней челюсти с новой частью лобной кости, а в области соединения лобной кости с теменной, т.е. в зоне лобно-теменного шва. Затем она спускается вниз к чешуе височной кости или по большому крылу клиновидной кости и, пройдя позади крыловидных отростков этой кости и рваное отверстие, заканчивается в области соединения клиновидной кости с затылочной. Обязательно ломаются скуловые дуги. Этот перелом, как правило, двусторонний, и линия перелома проходит почти симметрично. При обследовании такого больного также отмечается выраженный отек лица. При покачивании верхней челюсти за альвеолярный отросток обнаружить патологическую подвижность во всех типичных местах не удается. Ее находят в области лобно-теменного шва и скуловой дуги. Там же обнаруживают костную ступеньку. Большого смещения верхней челюсти вниз не происходит, нарушение прикуса незначительное.
На рентгенограмме лицевых костей можно установить нарушение целости костной ткани в области корня носа, скуловой дуги, большого крыла клиновидной кости и лобно-скулового сочленения, а также понижение прозрачности верхнечелюстных и клиновидных пазух. На боковой рентгенограмме могут быть обнаружены признаки перелома тела клиновидной кости (рис.3.6). У некоторых больных отмечается пневмоцефалия — скопление воздуха в передней черепной ямке.
Осложнения и последствия
Одним из серьезных последствий является развитие остеонекроза, то есть отмирания участка кости. Чаще наблюдается в результате инфекционных воспалений и остеомиелита. Для лечения необходимо провести операцию с удалением некрозной ткани, далее необходим прием антибиотиков.
Также возможны следующие осложнения:
- Функциональное нарушение жевательных мышц — это приводит к затруднению в открытии рта. При этом назначается механическое разрабатывание челюсти, при домашней реабилитации используют деревянную прищепку, которую необходимо разжимать зубами.
- Неправильное срастание обломков – при этом нарушается прикус и возникает боль. Такому развитию может способствовать недостаточная фиксация либо раннее снятие шинирующей конструкции.
- Вывих челюсти – он образуется во время получения перелома, его необходимо вправить до назначения терапии основной травмы.
К наименее опасным последствиям относится развитие гайморита и других источников хронических инфекционных заболеваний.